Трихофития
| Дерматофития | |
|---|---|
 | |
| МКБ-10 | B35.-B35. |
| МКБ-10-КМ | B35.9 и B35 |
| МКБ-9-КМ | 110.9, 110 и 110.8 |
| DiseasesDB | 17492 |
| MedlinePlus | 001439 |
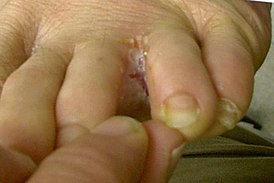
Дерматофития, трихофития, также дерматомикоз, дерматофитоз, стригущий лишай, парша (англ. ringworm of the scalp; лат. tinea capitis, favus) — кожные инфекционные заболевания, вызываемые грибами Trichophyton, Microsporum и Epidermophyton. Как правило, носителями возбудителей этой болезни являются дети младшего и среднего возраста, а также животные, при этом болезнь, вызванная заражением от животных, проходит в более тяжёлой форме. Заражение происходит при непосредственном контакте с больным, при пользовании общими головными уборами, одеждой и другими предметами. Заболевание распространяется по всей поверхности кожи, на коже головы под волосяным покровом, на теле, на ступнях, а иногда также и на ногтях. Главными симптомами болезни являются следующие: появление очагов болезни — красноватых кольцеобразных пятен, вызывающих зуд и чесотку, поражение корней волос и облысение передней области черепа. Симптоматика заболевания, проявляющаяся на коже головы в передней области черепа, обычно сопровождается перхотью. В более серьёзных случаях возможны гнойные, и даже инфекционные выделения в поражённых местах. Хотя, с одной стороны, заболевание и не считается особо заразным, с другой стороны, оно может передаваться от одного человека другому через прикосновение и близкий контакт или же посредством пользования одними и теми же средствами личной гигиены, в том числе, одним полотенцем или одной расчёской. Помимо этого, болезнь также передаётся человеку от поражённых стригущим лишаём домашних животных.
Содержание
Классификация
Существует несколько различных видов грибка. Дерматофиты родов Trichophyton, Microsporum и Epidermophyton являются наиболее распространёнными возбудителями. Трихофития (стригущий лишай) вызывается в основном грибами Trichophyton violaceum, Trichophyton tonsurans, а также некоторыми видами Microsporum (см. Микроспория) и чаще всего поражает волосистые части тела.
Дерматофитозы:
- Tinea pedis (амер. athlete’s foot «стопы атлета») — поражает ступни
- Онихомикоз (Tinea unguium) — поражает ногти на руках и ногах
- Tinea corporis — поверхность рук, ног, тела
- Tinea cruris (амер. jock itch; также известна как лат. eczema marginatum) — паховые области и подмышки
- Tinea manuum — ладонь и кисти рук
- Tinea capitis — скальп
- Tinea barbae — волосы лица и головы
- Tinea faciei (амер. face fungus) — лицо
Прочие поверхностные микозы (не классические дерматофитозы, вызываемые не дерматофитами):
- Отрубевидный лишай (Tinea versicolor) — из-за поражения Malassezia furfur
- Tinea nigra — из-за поражения Hortaea werneckii
В иностранной литературе дерматофития и стригущий лишай считается частой причиной экземы. В российской литературе экзема не ассоциируется с инфицированием грибком. При этом иногда экзема лечится гормональными мазями, тогда как если она вызвана грибковым заболеванием, такое лечение строго противопоказано, грибы активнее размножаются под действием подобных мазей.
История стригущего лишая
Заболевание, именуемое «стригущим лишаем», было известно ещё в древности. Оно было обнаружено в египетских настенных рисунках. Его описывал ещё философ Тиверий Цельс (или Кельс) в первом столетии новой эры. В 400 году об этом заболевании упоминает в своих рукописных медицинских трактатах римский врач Кассий Феликс. Ги де Шолиак, известный французский врач XVI века, сумел классифицировать пять типов грибка. Подобная классификация будет считаться единственно верной вплоть до XIX века. В самом начале индустриальной революции, с ростом миграции населения в города и с заселением бедных кварталов, происходит популяризация болезни и её стремительное превращение в болезнь, присущую исключительно бедным слоям населения, — мигрантам и беженцам, живущим в немыслимых условиях трущоб. Вследствие бросающихся в глаза внешних проявлений — выступления на коже пятен и облысения — это заболевание моментально посчитали отталкивающим, физическим уродством. В 30-е и 40-е годы XIX столетия трое учёных-исследователей Ремак, Груби (David Gruby) и Шёнляйн, независимо друг от друга, представили таксономическую классификацию грибковых видов, приводящих к распространению заболевания, однако, с изобретением лекарственного средства пришлось подождать ещё сотню лет.
Традиционный способ лечения
Вплоть до начала XX века лечение стригущего лишая в основном сводилось к выстриганию волос в поражённых областях или к выбриванию всей поверхности головы вручную с тем, чтобы избавиться от распространения грибка. При этом пользовались такими средствами как дёготь, смола, сера, воск и подсахаренная вода. В других случаях имели обыкновение давать детям ацетат таллия (неорганическое кристаллическое соединение, являющееся солью металла таллия и уксусной кислоты, то есть токсичное вещество, которым нередко пользовались для дезинфекции и травли мышей, крыс и прочих грызунов). Дети принимали ацетат таллия в низких дозах, что в конечном итоге приводило к выпадению волос. Также в традицию вошло исключать детей, заражённых лишаём, из учебных заведений, причём без права восстановления до полного излечения от поразившей их болезни. Исключённых из школы детей, как правило, держали под домашним арестом в течение многих месяцев, а порой и на протяжении нескольких лет. Подобная мера пресечения распространения лишая была принята повсеместно. Во Франции и в Соединённых Штатах Америки даже создали специальные школы, предназначенные непосредственно для детей, больных паршой. Во Франции такие школы находились на территории больниц. Детей принудительно направляли в эти школы-приюты закрытого типа, где они находились под строгим наблюдением в течение трёх лет.
Для лечения дерматофитозов применяются противогрибковые препараты: Миконазол, лекарственными средствами с действующим веществом Тербинафин, Клотримазол, Кетоконазол, Микосептин.
Для лечения Tinea pedis более эффективны препараты группы азолов (Azole), например Клотримазол, Кетоконазол. Для лечения особо сложных случаев, когда глубоко поражены кожные, волосяные или ногтевые покровы, применяют орально Гризеофульвин. Сильно запущенные случаи Tinea pedis и Tinea manuum лечат наружно сульфидом селена, хотя он обладает сильными побочными действиями и противопоказаниями.
Для лечения стригущего лишая (розовые, красные и светло-коричневые пятна) хорошо подходят препараты, содержащие тербинафин и толнафтат.
Также применяется 5%-й спиртовой раствор йода.
Курс продолжают 1-2 недели (до исчезновения симптомов) и 1 неделю после этого для исключения рецидива.
В наиболее сложных случаях, в особенности когда поражён скальп и волосы головы, назначают системное лечение с пероральным приёмом препаратов.
Лечение следует проводить только по назначению и под контролем врача-миколога, поскольку многие противогрибковые препараты имеют тератогенное действие и отрицательно влияют на работу печени.
Для исключения рецидивов необходимо принимать следующие меры:
- после посещения «опасных» общественных мест использовать фунгицидное мыло, содержащее такие агенты как дёготь, лавандовое масло, масло чайного дерева, скипидар, агент Терпинен-4-ол
- часто (минимум каждый второй день) мыть голову, тело
- не использовать чужие полотенца, мыло, бельё, обувь
- использовать резиновые тапки в банях, бассейнах, раздевалках, пляжах
- стирать всё контактирующее с телом белье в воде 90-100 °C либо просто в горячей воде с фунгицидным мылом
- в помещениях, где проживали больные (особенно если это животное), помыть все поверхности смесью 1:10 (гипохлорит-) отбеливателем, который убивает споры грибов
- если в помещении осталась шерсть от больных животных — тщательно пропылесосить с немедленным выбросом мешка, а по некоторым рекомендациям — и пылесоса. В единичных случаях требуется и смена места жительства. Лучше вымыть хлорным раствором в перчатках, так как пылесос распылит споры в воздух и они потом осядут.
Рентгеновское излучение как способ лечения
В 1897 г. Леопольд Фройнд предложил использовать выпадение волос как следствие воздействия рентгеновского излучения для лечения стригущего лишая. Раймонд Сабуро пошёл по стопам Фройнда, опубликовав в 1904 г. упорядоченный медицинский протокол лабораторных наблюдений за воздействием рентгеновских лучей. Сабуро предложил заменить выстригание волос вручную, считавшееся в то время единственно возможным и действенным способом лечения стригущего лишая, на рентгеновское облучение. Вместе с Сабуро над исследованием трудился и французский врач венгерского происхождения Давид Груби, который также внёс неоценимый вклад в изучение грибкового характера заболевания стригущий лишай. В некоторых научных статьях лишай даже именуется «болезнью Сабуро-Груби». Далее в 1907 г. австрийский рентгенолог Роберт Кинбёк обнародовал свою методику облучения, по которой передняя часть головы условно делилась на пять частей. В 1909 г. Горацио Адамсон проявил интерес к микологии и усовершенствовал методику рентгеновской эпиляции, разработанную Кинбёком, для выявления и лечения опоясывающего лишая волосистой части головы. Вышеупомянутая методика стала позже именоваться «методикой Кинбёка-Адамсона».
После облучения голову ребёнка смазывали специальной мазью, плотно повязывали платком или надевали шапку, чтобы предотвратить дальнейшее выпадение и распространение поражённых волос, поскольку подобное выпадение могло поразить здоровые корни волос, находящиеся в непосредственной близости. Остатки волос, расположенные, в основном, в пограничных областях между облучёнными и здоровыми волосами, удалялись вручную, как в старые добрые времена. Их выдёргивали пинцетом, а иногда и применяли для ускорения процесса воск и дёготь со смолой. Как правило, на этих местах начинал расти здоровый волос уже по прошествии шести недель. Поэтому, спустя короткое время ребёнок мог выйти из-под домашнего присмотра и вполне возвратиться как в нормальную школу, так и в нормальное общество.
Методика Кинбёка-Адамсона, получившая признание в 1909 г., будучи детально описана в медицинском журнале «Ланцет», была незамедлительно взята на вооружение мировым медицинским сообществом. Ею стали лечить стригущий и опоясывающий лишаи, задействовав рентгеновское излучение. Методикой пользовались вплоть до 1960 г., пока не появилось лекарство под названием «Гризеофульвин» (противогрибковое средство), которое следует принимать перорально на протяжении нескольких недель. «Гризеофульвин» пришёл на смену рентгеновскому облучению, которое долгое время считалось единственно возможным средством борьбы с грибковыми инфекциями.
До появления лекарственного препарата «Гризеофульвин», лечение посредством рентгеновского излучения считалось весьма успешным и результативным, ведущим к полному искоренению лишая. К примеру, Всемирная Организация Здравоохранения инициировала профилактическое рентгеновское облучение 27600 детей. При содействии Всемирной организации ЮНИСЕФ, в Югославии произвели рентгеновское облучение порядка 90000 детей, а в Португалии облучение прошли около 30000 детей.
Применение рентгеновского излучения в медицинских целях касалось не только лечения стригущего и опоясывающего лишаев, но и многих других болезней и недугов. Например, рентген использовался при лечении акне (подростковой угревой сыпи) и увеличенных лимфоузлов (вилочковых и щитовидных желез), при лечении женского бесплодия, при косметическом удалении волос у женщин и даже при подборе соответствующих размеров детской обуви. В Соединённых Штатах Америки и Канаде широкое распространение получило использование рентгеновского излучения при лечении акне (подростковой угревой сыпи) и воспалённых шейных желез. На сегодняшний день, общее количество детей, прошедших рентгеновское облучение в целях, описанных выше, в одних только Соединённых Штатах Америки достигает примерно четырёх миллионов.
Профилактика
Грибок любит влажные теплые темные места. Соответственно:
- Следует ходить в сухой обуви и носках (менять обувь и носки минимум 1 раз в день).
- Не носить синтетическую обувь/носки/нижнее белье.
- По некоторым рекомендациям, стоит носить более проветриваемое нижнее белье, или отказаться от ношения нижнего белья совсем. Не рекомендуется спать в пижаме или нижнем белье.
- Соблюдать правила личной гигиены, мыться не реже 1 раза в два дня, желательно с фунгицидным мылом.
- Использовать резиновые тапочки в банях, бассейнах, раздевалках, пляжах.
- Исключение контактов с больными людьми и животными.
См. также
Иностранные источники:
- ↑ 1 2 Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 3 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.