Ишемический инсульт
| Ишемический инсульт | |
|---|---|
 Компьютерная томограмма головного мозга, демонстрирующая инфаркт в правом полушарии головного мозга (зона инфаркта обведена красным.) | |
| МКБ-10 | I63. |
| МКБ-10-КМ | I63.9 и I63 |
| МКБ-9 | 434.01, 434.11, 434.91 |
| МКБ-9-КМ | 433.01, 433.31, 434.91, 433.81 и 433.21 |
| OMIM | 601367 |
| MeSH | D002544 |
Ишеми́ческий инсу́льт — нарушение мозгового кровообращения с повреждением ткани мозга, нарушением его функций вследствие затруднения или прекращения поступления крови к тому или иному отделу. Сопровождается размягчением участка мозговой ткани — инфарктом мозга. Может быть обусловлен недостаточностью кровоснабжения определённого участка головного мозга по причине снижения мозгового кровотока, тромбоза или эмболии, связанных с заболеваниями сосудов, сердца или крови. Является одной из основных причин смертности среди людей.
Содержание
- 1 История изучения
- 2 Эпидемиология
- 3 Классификация
- 4 Факторы риска
- 5 Этиология
- 6 Патогенез
- 7 Патологическая анатомия
-
8 Клиническая картина
- 8.1 Общемозговые симптомы
-
8.2 Очаговая неврологическая симптоматика
- 8.2.1 Нарушения кровотока в бассейне внутренней сонной артерии (ВСА)
- 8.2.2 Окклюзия передней ворсинчатой (хороидальной) артерии
- 8.2.3 Окклюзия передней мозговой артерии (ПМА)
- 8.2.4 Окклюзия средней мозговой артерии (СМА)
- 8.2.5 Окклюзия задней мозговой артерии (ЗМА)
- 8.2.6 Нарушение кровотока в базилярной и позвоночных артериях
- 8.2.7 Лакунарные инфаркты
- 8.2.8 Спинальный инсульт
- 9 Диагностика
- 10 Лечение
- 11 Прогноз
- 12 Влияние последствий ишемического инсульта у исторических личностей на историю
- 13 Примечания
История изучения
Первыми сохранившимися упоминаниями инсульта являются описания отца медицины Гиппократа, называвшего заболевание «апоплексия» (греч. ἀποπληξία) — удар. Теоретические основы по вопросу этиологии инсульта были заложены швейцарским патологом 17-го века Иоганном Якобом Вепфером, обнаружившим, что причиной апоплексии может служить закупорка сосуда головного мозга или сосудистое повреждение с внутримозговым кровоизлиянием. Этим же учёным впервые были описаны клинические случаи очень быстрого регресса слабости в конечностях. Однако окончательно сосудистая природа инсультов была признана лишь в первой половине XIX столетия. «Размягчение» мозга различали от геморрагического «удара», вместе с тем их этиология оставалась до конца неясной. Развитие знаний об инсульте было медленным, по-видимому, в связи с ограниченным интересом у знаменитых неврологов того времени. Так, первые важные сведения о причинах инсульта были получены не неврологами, а патологами Рокитанским и Вирховом. В середине 19-го века хирургом и анатомом Джоном Лиделлом был предложен термин «красный инфаркт», подчёркивающий вторичность кровоизлияния при геморрагическом инфаркте. Клинико-топографические исследования Жюля Дежерина, Пьера Мари, а также их последователя Шарля Фуа — родоначальника современных клинических исследований инсульта, вызвали заинтересованность и дальнейшие исследования неврологов данного заболевания. В 1928 году инсульт был разделён на отдельные типы с учётом характера сосудистой патологии.
Эпидемиология
Согласно официальным материалам министерства здравоохранения России за последние годы, смертность от болезней системы кровообращения занимает первое место и при этом продолжает неуклонно расти. В 2002 году вследствие болезней системы кровообращения погибло 56,1 % от общего числа умерших.
Смертность от инсульта находится на втором месте, уступая лишь смертности от ишемической болезни сердца. Суммарные показатели заболеваемости и смертности от инсульта во многих странах мира имеют тенденцию к росту. В России на 2001 год он достиг 331 на 100 тысяч населения.
Ишемические инсульты составляют 70—85 % от всех случаев инсульта, кровоизлияние в мозг — 20—25 %, субарахноидальное кровоизлияние — 5 %. Соотношение частоты ишемических и геморрагических типов инсульта составляет 4:1.
Классификация
Существуют различные классификации ишемических инсультов, в зависимости от этиопатогенетических и клинических аспектов, локализации зоны инфаркта.
По темпу формирования неврологического дефицита и его продолжительности
- транзиторные ишемические атаки (ТИА) (G45.9 согласно МКБ-10) — характеризуются очаговыми неврологическими нарушениями, включая монокулярную слепоту (слепоту на один глаз), которые полностью регрессируют в течение 24 часов после их возникновения:245.
- «малый инсульт» (англ. minor stroke) — согласно определению экспертов ВОЗ: «пролонгированные ишемические атаки с обратным неврологическим дефектом». Вариант ишемического инсульта, при котором восстановление неврологических функций завершается от 2 до 21 суток:245.
- прогрессирующий ишемический инсульт (англ. stroke-in-evolution) — характеризуется постепенным развитием общемозговых и очаговых симптомов на протяжении нескольких часов или 2—3 суток с последующим неполным восстановлением функций. Обычно у больного остаётся минимальная неврологическая симптоматика:245.
- завершённый (тотальный) ишемический инсульт — сформировавшийся инфаркт мозга со стабильным или неполно регрессирующим дефицитом.
По тяжести состояния больных
- лёгкой степени тяжести — неврологическая симптоматика выражена незначительно, регрессирует в течение 3-х недель заболевания. Вариант малого инсульта:247
- средней степени тяжести — преобладание очаговой неврологической симптоматики над общемозговой, отсутствуют расстройства сознания:247
- тяжёлый инсульт — протекает с выраженными общемозговыми нарушениями, угнетением сознания, грубым очаговым неврологическим дефицитом, часто дислокационными симптомами:247
Патогенетическая (Методические рекомендации по ОНМК, 2000)
- атеротромботический инсульт (включая артерио-артериальную эмболию) (34 %) — возникает на фоне атеросклероза церебральных артерий крупного или среднего калибра. Этот тип инсульта развивается ступенеобразно, с нарастанием симптоматики на протяжении нескольких часов или суток, часто дебютирует во сне. Нередко атеротромботический инсульт предваряется транзиторными ишемическими атаками. Размеры очага ишемического повреждения варьируют.
- кардиоэмболический инсульт (22 %) — возникает при полной или частичной закупорке эмболом артерии мозга. Начало кардиоэмболического инсульта, как правило, внезапное, в состоянии бодрствования. В дебюте заболевания наиболее выражен неврологический дефицит. Чаще инсульт локализуется в зоне кровоснабжения средней мозговой артерии, размер очага ишемического повреждения средний или большой, характерен геморрагический компонент. В анамнезе возможны тромбоэмболии других органов.
- гемодинамический инсульт (15 %) — обусловлен гемодинамическими факторами — снижением артериального давления (физиологическим, например, во время сна; ортостатической, ятрогенной артериальной гипотензией, гиповолемией) или падением минутного объёма сердца (вследствие ишемии миокарда, выраженной брадикардии и т. д.). Начало гемодинамического инсульта может быть внезапным или ступенеобразным, в покое или активном состоянии пациента. Размеры инфарктов различны, локализация обычно в зоне смежного кровоснабжения (корковая, перивентрикулярная и др.). Гемодинамические инсульты возникают на фоне патологии экстра- и/или интракраниальных артерий (атеросклероз, септальные стенозы артерий, аномалии сосудистой системы мозга).
- лакунарный инсульт (20 %) — обусловлен поражением небольших перфорирующих артерий. Как правило, возникает на фоне повышенного артериального давления. Развивается постепенно, в течение нескольких часов. Локализуются в подкорковых и стволовых структурах (базальных ганглиях, внутренней капсуле, белом веществе семиовального центра, основании моста), размеры очагов не превышают 1,5 см. Общемозговые и менингеальные симптомы отсутствуют, отмечается соответствующая поражённой структуре очаговая симптоматика.
- инсульт по типу гемореологической микроокклюзии (9 %) (в некоторых источниках также используется термин «реологический инсульт») — возникает на фоне отсутствия какого-либо сосудистого или гематологического заболевания установленной этиологии. Причиной инсульта служат выраженные гемореологические изменения, нарушения в системе гемостаза и фибринолиза. Характерна скудная неврологическая симптоматика в сочетании со значительными гемореологическими нарушениями.
По локализации инфаркта мозга
В соответствии с топической характеристикой очаговой неврологической симптоматики, по пораженному артериальному бассейну:
- внутренняя сонная артерия;
- позвоночные, основная артерия и их ветви;
- средняя, передняя и задняя мозговые артерии.
Факторы риска
К основным факторам риска ишемических нарушений мозгового кровообращения относят:232:
- пожилой и старческий возраст
- артериальную гипертензию — повышение диастолического артериального давления на 7,5 мм рт. ст. увеличивает риск инсульта почти в 2 раза
- гиперхолестеринемию
- атеросклероз церебральных и прецеребральных (сонных и позвоночных) артерий
- курение
- заболевания сердца (мерцательная аритмия, инфаркт миокарда и др.)
- сахарный диабет
- болезнь Фабри
Этиология
В качестве локальных этиотропных факторов инсульта различают:
- атеросклероз и тромбообразование — наиболее распространённая патология церебральных и прецеребральных артерий, вызывающая ишемические нарушения мозгового кровообращения. Образование атеросклеротической бляшки обусловлено отложением липидов в стенке артерий. Рост атеросклеротической бляшки осложняется её изъязвлением и тромбообразованием вследствие адгезии тромбоцитов. Увеличение атеротромботической бляшки может привести к сужению просвета артерии и её полной закупорке; снижение кровотока возникает при гемодинамически значимом стенозе (сужение 70—75 % площади просвета) и далее нарастает пропорционально степени сужения. Фрагменты тромба и атеротромботической бляшки могут быть источником эмболии более дистального отдела артерии (артерио-артериальная эмболия). Исход атеросклеротического тромбоза или эмболии определяется скоростью его развития, локализацией закупорки, состоянием коллатерального кровообращения и активностью фибринолитической системы крови. При постепенном развитии атеросклероза формируется коллатеральное кровообращение, поэтому закупорка одной или даже нескольких прецеребральных артерий может не привести к локальной ишемии мозга и протекать бессимптомно. В случаях быстрого развития тромботической окклюзии или эмболии прецеребральной либо церебральной артерии возможности коллатерального кровообращения ограничены. В тех случаях, когда защитные механизмы не могут компенсировать сужение или закупорку артерии, развивается клинически значимая локальная ишемия мозга. Атеротромбоз и артерио-артериальная эмболия являются причиной до 50 % ишемических нарушений мозгового кровообращения:232-233.
- кардиогенная эмболия является причиной приблизительно 20 %:233 (по некоторым данным до 60 % инсультов обусловлены заболеваниями сердца) ишемических инсультов и ТИА. Она обычно развивается вследствие формирования эмболических фрагментов на клапанах сердца или образования внутрисердечного тромба. Большинство кардиогенных эмболий возникает при мерцательной аритмии. Она, в свою очередь, обычно вызвана ишемической болезнью сердца на фоне атеросклероза коронарных артерий и артериальной гипертензии. Риск развития инсульта при мерцательной аритмии составляет 4,5 % в год, если больной не принимает соответствующее лечение. При инфекционном эндокардите примерно у 20 % больных возникает эмболия сосудов мозга. Для всех искусственных клапанов сердца общий риск эмболии составляет около 2 % в год, если не принимаются антикоагулянты. Инфаркт миокарда примерно в 2 % случаев осложняется ишемическим инсультом; чаще это происходит первые 2 недели после развития сердечного заболевания:233-234.
- гемодинамические ишемические нарушения мозгового кровообращения могут возникнуть при стенозе прецеребральных (чаще всего при стенозе сонных артерий) и (или) церебральных артерий, когда артериальное давление падает ниже нижней границы ауторегуляции мозгового кровообращения:234. Дегенеративные и деформирующие изменения в шейном отделе позвоночника (остеохондроз позвоночника, деформирующий спондилёз, аномалии краниовертебральной области) могут приводить к сдавлению позвоночных или подключичных артерий извне с возможным развитием инсультов в вертебрально-базилярном бассейне либо синдромов обкрадывания:234.
- редкая сосудистая патология: болезнь Такаясу, Мойамойа, инфекционные артерииты и др.
В качестве системных факторов, способствующих развитию ишемического инсульта, различают:
- нарушение центральной гемодинамики:
- кардиальный гиподинамический синдром — проявляется нарушением кровообращения, сердечного ритма, снижением минутного объёма крови и ударного объёма крови, что приводит к снижению кровотока в артериальной системе мозга, срыву механизмов ауторегуляции мозгового кровообращения и формированию тромботического инсульта или развитию ишемии мозга по типу сосудисто-мозговой недостаточности (гемодинамический инсульт).
- артериальная гипертензия — приводит к развитию ишемических нарушений мозгового кровообращения напрямую, вызывая изменения в стенках артерий — липогиалиноз и фибриноидный некроз, а также опосредованно — через стимулирование атеросклероза прецеребральных крупных и средних церебральных артерий и развитие сердечных заболеваний, например, инфаркта миокарда и мерцательной аритмии, осложняющихся кардиогенной эмболией:232.
- аритмии — фактор риска возникновения артерио-артериальных и кардиогенных эмболий.
- гематологические нарушения (коагулопатии, эритроцитоз и полицитемия) могут привести к гиперкоагуляции и повышенной вязкости крови, предрасполагающими к развитию тромбозов в церебральных артериях и возникновению «реологического инсульта»:235.
Патогенез
Независимо от причины, вызвавшей локальную ишемию мозга, развивается каскад патобиохимических изменений, приводящих к необратимому повреждению нервной ткани по механизмам некроза и апоптоза:235. Эта серия взаимосвязанных изменений получила название «патобиохимический каскад» или «ишемический каскад» (Гусев Е. И. с соавт.,1997).
Процесс ишемии мозга динамический, и, как правило, потенциально обратимый. Степень ишемического повреждения находится в зависимости от глубины и длительности снижения церебрального кровотока.
Оптимальный объём мозгового кровотока составляет 50—60 мл на 100 г/мин. При уровне церебрального кровотока ниже 55 мл на 100 г вещества в минуту отмечается первичная реакция, которая характеризуется торможением синтеза белков в нейронах — «маргинальная зона ишемии». При церебральном кровотоке ниже 35 мл на 100 г/мин биохимические реакции в клетках мозга нарушаются — гликолиз (расщепление глюкозы) завершается по анаэробному пути с накоплением лактата и образованием всего 2 молекул АТФ. При дальнейшем снижении кровотока возникает нарушение функционального состояния коры большого мозга, а снижение до 10—15 мл на 100 г/мин приводит к быстрым в течение нескольких минут необратимым изменениям в нейронах и формированию центральной зоны инфаркта («ядра ишемии»). В течение 6—8 минут нейроны остаются жизнеспособными и могут восстановить свои функции при нормализации кровообращения.
При локальной ишемии мозга вокруг участка с необратимыми изменениями формируется зона, кровоснабжение которой ниже уровня, необходимого для нормального функционирования, но выше критического порога необратимых изменений — «ишемическая полутень» или «пенумбра» (англ. penumbra). В этой зоне морфологические изменения отсутствуют. Гибель клеток в области пенумбры приводит к расширению зоны инфаркта. Однако эти клетки в течение определённого времени могут сохранять свою жизнеспособность. Окончательное формирование зоны инфаркта завершается через 48—56 часов:235-236.
Продолжительность «терапевтического окна» — периода, в течение которого возможно восстановление функции нейронов в области «ишемической полутени» — точно не установлено. Хотя для большинства клеток это время ограничено 3—6 часами, не исключено, что способность к восстановлению сохраняется в течение нескольких суток.
По Скворцовой В. И. (2000 г.), этапами ишемического каскада являются:

- снижение мозгового кровотока.
- глутаматная эксайтотоксичность (возбуждающие медиаторы глутамат и аспартат обладают цитотоксическим действием).
- внутриклеточное накопление кальция.
- активация внутриклеточных ферментов.
- повышение синтеза NO и развитие оксидантного стресса.
- экспрессия генов раннего реагирования.
- отдаленные последствия ишемии (реакция местного воспаления, микроваскулярные нарушения, повреждение гемато-энцефалического барьера).
- апоптоз — генетически запрограммированная клеточная гибель.
Ишемические процессы в ткани мозга сопровождаются отёком мозга. Отёк головного мозга развивается через несколько минут после развития локальной ишемии, его выраженность напрямую зависит от размеров инфаркта мозга. Пусковым моментом развития отёка является проникновение в клетки воды из межклеточного пространства вследствие недостатка энергии у нейронов для поддержания внутриклеточного гомеостаза. После этого к внутриклеточному отёку (цитотоксическому) присоединяется внеклеточный (вазогенный), который обусловлен гибелью клеточных элементов, составляющих гемато-энцефалический барьер, с накоплением в зоне повреждения недоокисленных продуктов, формирующихся в процессе анаэробного гликолиза. Повреждение гемато-энцефалического барьера сопровождается также трансэндотелиальной миграцией лейкоцитов в ткань мозга, которые вызывают в том числе поражение здоровых клеток нервной ткани Внутри- и внеклеточный отёк вызывают увеличение объёма мозга и развитие внутричерепной гипертензии. При повышении давления в определённом отделе мозга и черепной коробки (появление области дистензии) происходит смещение частей головного мозга относительно друг друга, что вызывает развитие тех или иных дислокационных синдромов. Вклинение в большое затылочное отверстие миндалин мозжечка со сдавлением нижних отделов продолговатого мозга — наиболее частая причина смерти больных.
Патологическая анатомия
Морфологические изменения при транзиторной ишемической атаке головного мозга проявляются сосудистыми расстройствами (спазм артериол, плазматическое просачивание их стенок, периваскулярный отёк и единичные небольшие геморрагии), а также появлением очагов изменённой мозговой ткани (отёк, дистрофические изменения групп клеток). Эти изменения обратимы:359.
Ишемический инфаркт является самым частым проявлением (75 % случаев) ишемического инсульта. Он выглядит как очаг серого размягчения ткани мозга. При микроскопическом исследовании среди некротизированных масс находят погибшие нейроны:360.
Геморрагический инфаркт мозга внешне похож на очаг геморрагического инсульта, однако имеет другой механизм возникновения. Первично возникает ишемия головного мозга; вторично — кровоизлияние в ишемизированную ткань. Геморрагический инфаркт чаще встречается в коре мозга, реже — в подкорковых узлах:360.
При смешанном инфаркте, который всегда возникает в сером веществе мозга, можно найти участки как ишемического, так и геморрагического инфакта:360.
Клиническая картина
Клиническая картина ишемического инсульта у больных людей складывается из общемозговой и очаговой неврологической симптоматики.
Прогрессирующее течение инсульта (постепенное или ступенеобразное нарастание неврологических нарушений в течение нескольких часов или дней) наблюдается у 20 % больных людей с ишемическим инсультом в каротидном бассейне и у 40 % больных с ишемическим инсультом в вертебробазилярном бассейне. Оно чаще вызвано увеличением размера внутриартериального тромба, повторными эмболиями, нарастанием отёка мозга, геморрагической трансформацией инфаркта или увеличением его размеров вследствие снижения системного артериального давления:237.
Повышение артериального давления наблюдается у 70—80 % больных людей в первые дни инсульта. В дальнейшем у большинства из них отмечается спонтанное снижение давления. Транзиторное повышение артериального давления может быть вызвано отёком головного мозга и повышением внутричерепного давления, а также стрессом, обусловленным развитием заболевания:237.
Общемозговые симптомы
Общемозговые симптомы характерны для инсультов средней и тяжёлой степени. Характерны нарушения сознания — оглушённость, сонливость или возбуждение, возможна кратковременная потеря сознания. Типична головная боль, которая может сопровождаться тошнотой или рвотой, головокружение, боль в глазных яблоках, усиливающаяся при движении глаз. Реже наблюдаются судорожные явления. Возможны вегетативные расстройства: чувство жара, повышенная потливость, ощущение сердцебиения, сухость во рту.
Очаговая неврологическая симптоматика
На фоне общемозговых симптомов инсульта появляются очаговые симптомы поражения головного мозга. Клиническая картина у каждого конкретного больного человека определяется тем, какой участок мозга пострадал из-за повреждения кровоснабжающего его сосуда.
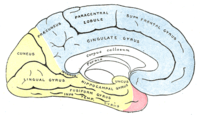
|
Зоны кровоснабжения: Arteria cerebri anterior (синий цвет) |
Нарушения кровотока в бассейне внутренней сонной артерии (ВСА)
Закупорка ВСА может возникать в её начале (области бифуркации общей сонной артерии), каротидном сифоне и супраклиноидной части (чаще вследствие образования тромба на месте атеросклеротической бляшки) и протекать бессимптомно при достаточном коллатеральном кровообращении через артериальный круг большого мозга и другие анастомозы. При недостаточном коллатеральном кровообращении или в случаях артерио-артериальной эмболии возникают геми- или моноплегия, афазия и другие расстройства:237. Развитие монокулярной слепоты на одной стороне и гемипареза на противоположной (окулопирамидный синдром) — характерно (патогномонично) для стеноза или закупорки ВСА.
Окклюзия передней ворсинчатой (хороидальной) артерии
Закупорка передней ворсинчатой артерии, отходящей от ВСА до её деления на среднюю и переднюю мозговые артерии обычно проявляется в виде контрлатерального (на противоположной стороне от окклюзии) гемипареза и гемигипалгезии вследствие поражения внутренней капсулы. Иногда отмечаются нарушения речи и зрительно-пространственной ориентации в результате ишемии таламуса, а также гемианопсии при поражении латерального коленчатого тела:238.
Окклюзия передней мозговой артерии (ПМА)
Если закупорка возникла до отхождения передней соединительной артерии, то она может протекать бессимптомно вследствие коллатерального кровотока из противоположной ПМА:238. Инфаркт при окклюзии ПМА проявляется контрлатеральным параличом нижней конечности и хватательным рефлексом. Характерны спастичность с непроизвольным сопротивлением пассивным движениям, абулия, абазия, персеверации и недержание мочи.
Закупорка возвратной артерии Гюбнера, ветви ПМА, приводит к поражению хвостатого ядра и передней ножки внутренней капсулы, что вызывает контрлатеральный парез руки, лица и языка, сопровождающийся дизартрией:238.
Окклюзия средней мозговой артерии (СМА)
Для окклюзии СМА характерны контрлатеральные гемиплегия, гемигипестезия, гомонимная гемианопсия. Наблюдается контрлатеральный парез взора. При поражении доминантного полушария развивается афазия, при поражении недоминантного — апраксия, агнозия, асоматогнозия и анозогнозия.
При окклюзии отдельных ветвей СМА возникают парциальные синдромы: моторная афазия в сочетании с контрлатеральным парезом верхней конечности и лицевого нерва при поражении верхних ветвей; сенсорная афазия при поражении нижних ветвей.
Окклюзия задней мозговой артерии (ЗМА)
При окклюзии задней мозговой артерии возможно развитие одного из двух синдромов: сочетание гомонимной гемианопсии с амнезией, дислексией (без дисграфии) и лёгкого контрлатерального гемипареза с гемианестезией; либо сочетание поражения ипсилатерального глазодвигательного нерва с контрлатеральными непроизвольными движениями и контрлатеральной гемиплегией или атаксией.
Нарушение кровотока в базилярной и позвоночных артериях
При окклюзии ветвей базилярной артерии (в зависимости от уровня поражения) наблюдаются: ипсилатеральная атаксия; контрлатеральная гемиплегия и гемианестезия; ипсилатеральный парез взора с контрлатеральной гемиплегией; поражение ипсилатерального лицевого нерва; межъядерная офтальмоплегия; нистагм в сочетании с головокружением, тошнотой и рвотой; шум в ушах и потеря слуха; нёбная миоклония и осциллопсия.
При окклюзии ствола базилярной артерии или обеих позвоночных артерий наблюдается тетраплегия, двусторонний горизонтальный парез взора, кома или синдром изоляции («запертого человека», англ. locked-in state).
Поражение внутричерепного отдела позвоночной артерии или задненижней мозжечковой артерии сопровождается синдромами поражения продолговатого мозга. Наиболее часто наблюдается латеральный синдром продолговатого мозга: нистагм, головокружение, тошнота, рвота, дисфагия, охриплость голоса; ипсилатеральные нарушения чувствительности на лице, синдром Горнера и атаксия; контрлатеральное нарушение болевой и температурной чувствительности.
Лакунарные инфаркты
Наиболее часто возникают одномоментно, реже проявляется постепенным нарастанием неврологических нарушений. Расстройства сознания, эпилептические припадки, нарушения высших психических функций и полей зрения не характерны. В литературе описано более 25 синдромов, при которых обнаруживаются лакунарные инфаркты, однако наиболее типичны и часто встречаются пять его вариантов:
- Чисто двигательный инсульт (до 60 % случаев) — проявляется только двигательными нарушениями — парезом руки, ноги, лица и языка по центральному типу с одной стороны. Степень двигательных нарушений колеблется. Очаги поражения при данном типе чаще обнаруживают в задней ножке внутренней капсулы или лучистом венце, реже — в колене или передней ножке внутренней капсулы либо в таламусе.
- Сенсомоторный инсульт — отмечается сочетание двигательных и чувствительных нарушений по гемитипу. Очаги поражения имеют наибольшие размеры в сравнении с другими вариантами лакунарного инсульта.
- Чисто сенсорный инсульт — проявляется ощущением онемения и/или расстройством чувствительности по гемитипу. Очаг поражения обычно выявляется в таламусе.
- Синдром дизартрии и неловкой руки — состоит из выраженной дизартрии в сочетании с лёгкой слабостью и неловкостью руки, парезом мышц лица по центральному типу с одной стороны. Очаг поражения обнаруживается в основании моста или передней ножке внутренней капсулы
.
- Синдром атактического гемипареза — проявляется центральным гемипарезом в сочетании с атаксией в паретичных конечностях. Очаг поражения выявляется в задней ножке внутренней капсулы, основании моста или лучистом венце241.
Для небольших, глубинно расположенных инфарктов, характерны лакунарные синдромы: изолированный моторный инсульт, изолированный сенсорный инсульт, синдром дизартрия/неловкая кисть, ипсилатеральная атаксия с парезом ноги.
Спинальный инсульт
Спинальный инсульт — острое нарушение спинального кровообращения с повреждением спинного мозга и расстройством его функций. Его частота составляет около 1 % от всех инсультов. В зависимости от повреждённых структур спинного мозга, уровня его поражения возникают чувствительные и двигательные расстройства в руках и ногах различной степени выраженности, нарушения функции тазовых органов.
Диагностика
Для выбора лечебной тактики решающее значение имеет ранняя диагностика и дифференциальная диагностика ишемического, геморрагического инсультов и субарахноидального кровоизлияния. Точная диагностика характера инсульта клинически возможна лишь в 70 % случаев.
Физикальное обследование занимает важное место в диагностике и определении состояния больного. Оцениваются функции дыхания и сердечно-сосудистой системы (в первую очередь, нарушения центральной гемодинамики для экстренной коррекции), что в ряде случаев позволяет определить патогенетический характер инсульта (наличие аритмии и шумов в сердце позволяют предположить кардиоэмболический инсульт; систолический шум в области бифуркации общей сонной артерии говорит о её стенозе; разница в артериальном давлении и пульсе на противоположных сторонах свидетельствует о стенозе дуги аорты и подключичных артерий).
При неврологическом осмотре уточняется состояние и уровень сознания; проводится топическая диагностика очаговых повреждений мозга.
Для получения информации о причине ишемического инсульта проводится дуплексное и триплексное ультразвуковое сканирование прецеребральных артерий головы и мозговых артерий. Этот метод позволяет визуализировать сонные артерии, исследовать кровоток с помощью спектральной допплерографии. Транскраниальная допплерография позволяет определить состояние некоторых внутричерепных артерий, косвенно оценить скорость кровотока в них.
Наиболее информативным методом диагностики является ангиография, которая позволяет обнаружить сужения просвета, аневризмы и другие патологические изменения в артериях. Ангиографию, учитывая возможные осложнения, следует применять по показаниям. Также может применяться нетравматичные методы диагностики состояния мозговых сосудов — МР-ангиография или КТ-ангиография.
Помимо указанных выше методов, обязательно проведение ЭКГ и эхокардиографии для исключения сопутствующей кардиальной патологии, рентгенологическое исследование лёгких для диагностики лёгочных осложнений (аспирационная пневмония, ТЭЛА и др.), проведение клинического, биохимического анализов крови и других рутинных анализов, коагулограммы, газового состава крови. Обязательна консультация терапевта и офтальмолога.
Магнитно-резонансная и компьютерная томография в диагностике ишемического инсульта
При остром периоде ишемического инфаркта мозга магнитно-резонансная томография (МРТ) является более эффективным методом ранней визуализации, чем компьютерная томография. На стандартных томограммах в 80 % наблюдений в первые 24 часа после развития окклюзии сосуда ишемические изменения уже становятся видимыми. При дополнительном введении контрастных препаратов в области ишемии отмечается контрастирование артериальных сосудов на Т1-взвешенных изображениях, что говорит о снижении в них скорости кровотока. Эти изменения могут развиваться уже в течение первых минут после окклюзии. Кроме того, к ранним МР-проявлениям относят изменения паренхимы мозга, выражающиеся в утолщении извилин и сужении субарахноидальных пространств на Т1-взвешенных томограммах, и повышение сигнала в режиме Т2. Эти изменения обычно выявляются не ранее чем через 8 часов после окклюзии:347-348.
При компьютерной томографии (КТ) головы область гиподенсивности (пониженной плотности) у большинства больных выявляется через 12—24 ч с момента развития ишемического инсульта. При меньшей давности поражение не обнаруживается почти в половине случаев. Небольшие по размеру инфаркты мозга (инфаркты в мозговом стволе и лакунарные инфаркты) часто не дифференцируются на бесконтрастных КТ-изображениях даже на 3—4-й день заболевания (в период, когда инфаркты других локализаций визуализируются наилучшим образом), однако могут быть обнаружены при КТ с контрастированием. Проведение КТ с внутривенным контрастным усилением также показано в неясных случаях для дифференциальной диагностики.
В течение первых 3 суток развития инфаркта мозга на МРТ с контрастированием примерно в 30 % случаев может наблюдаться усиление сигнала от соседней твёрдой мозговой оболочки. Однако в 10—20 % наблюдений МР томография не выявляет каких-либо патологических изменений. Магнитно-резонансная ангиография выявляет окклюзию или выраженный стеноз в основном крупных артериальных стволов:348.
В последние годы появились новые диагностические возможности определения ишемических повреждений в максимально ранние сроки. К ним можно отнести транскраниальную допплерографию, МР-спектроскопию, диффузионные и перфузионные МР-исследования:348.
В подостром периоде ишемического инсульта происходят дальнейшие изменения. В течение первых 2—4 дней начинает уменьшаться и может совсем исчезнуть внутриартериальное и менингеальное контрастное усиление. Вслед за этим начинает выявляться паренхиматозное контрастирование за счёт усиливающегося повреждения гемато-энцефалического барьера. Контрастное усиление на 3—4 сут имеет типичную картину, повторяющую конфигурацию извилин, сохраняясь иногда до 8—10 нед:348-349.
Отёк в зоне ишемии проявляется снижением сигнала на Т1-взвешенных и повышением сигнала на Т2-взвешенных изображениях. Иногда в течение второй недели после начала инфаркта отмечается снижение интенсивности сигнала на Т2-взвешенных томограммах. Начально высокий сигнал может даже полностью исчезнуть. Тем не менее, выполнение в эти сроки МР-томографии с контрастным усилением выявляет обширные поля накопления контраста, даже в тех зонах, которые представляются абсолютно интактными на Т2-изображениях:349.
В хроническом периоде ишемического инфаркта на КТ и МРТ в бассейне окклюзированного сосуда определяется хорошо отграниченная зона энцефаломаляции, имеющая плотность на КТ и сигнал на МРТ, приближающийся по характеристикам к ликвору. Отмечается расширение расположенных по соседству субарахноидальных щелей мозга и соответствующего участка желудочковой системы с подтягиванием прилежащих её отделов к зоне поражения мозгового вещества. Контрастное усиление мозгового вещества, как правило, исчезает через 8—10 недель после развития заболевания:349.
Лакунарные инфаркты имеют округлую форму, низкий сигнал на Т1-взвешенных и повышенную интенсивность сигнала на Т2-взвешенных томограммах. Имеют характерное расположение в глубоких отделах мозга:349-350.
Дифференциальная диагностика
Для дифференциальной диагностики может потребоваться проведение люмбальной пункции. Люмбальная пункция проводится при отсутствии противопоказаний — смещения срединных структур по данным КТ и/или МРТ, либо смещения срединного М-Эхо более чем на 5 мм (что свидетельствует о дислокации мозга), согласно эхоэнцефалографии. При ишемическом инсульте спинномозговая жидкость обычно прозрачна, с нормальным содержанием белка и клеточных элементов.
| Симптомы | Ишемический инфаркт мозга | Кровоизлияние в мозг | Субарахноидальное кровоизлияние |
|---|---|---|---|
| Предшествующие преходящие ишемические атаки | Часто | Редко | Отсутствуют |
| Начало | Более медленное | Быстрое (минуты или часы) | Внезапное (1—2 минуты) |
| Головная боль | Слабая или отсутствует | Очень сильная | Очень сильная |
| Рвота | Не типична, за исключением поражения ствола мозга | Часто | Часто |
| Артериальная гипертензия | Часто | Имеется почти всегда | Не часто |
| Сознание | Может быть потеряно на непродолжительное время | Обычно длительная потеря | Может быть кратковременная потеря |
| Ригидность мышц затылка | Отсутствует | Часто | Всегда |
| Гемипарез (монопарез) | Часто, с самого начала болезни | Часто, с самого начала болезни | Редко, не с самого начала болезни |
| Нарушение речи | Часто | Часто | Очень редко |
| Спинномозговая жидкость (ранний анализ) | Обычно бесцветный | Часто кровянистый | Всегда кровянистый |
| Кровоизлияние в сетчатку | Отсутствует | Редко | Может быть |
Лечение
Всем больным с инсультом, вне зависимости от его характера, проводится базисная терапия. Помимо этого, проводится дифференциальная терапия ишемического инсульта с учётом его патогенетического подтипа.
Базисная терапия
Тактика базисной терапии направлена на общие мероприятия по стабилизации жизненно важных функций, профилактику и лечение возможных осложнений. Министерством здравоохранения РФ (2000) всем пациентам с острым нарушением церебрального кровообращения рекомендуется проведение следующей базисной терапии:
- мероприятия, направленные на нормализацию функции внешнего дыхания и оксигенации — санация дыхательных путей, установка воздуховода, интубация трахеи, при необходимости — проведение ИВЛ.
- регуляция функции сердечно-сосудистой системы: поддержание артериального давления на 10 % выше цифр, к которым адаптирован пациент; антиаритмическая терапия при нарушениях ритма сердца; при ишемической болезни сердца назначаются антиангинальные препараты (нитраты); препараты, улучшающие насосную функцию миокарда — сердечные гликозиды, антиоксиданты, оптимизаторы тканевого энергетического метаболизма.
- контроль и поддержание гомеостаза, включая биохимические константы, водно-солевой и кислотно-щелочной баланс.
- нейропротекция — комплекс универсальных методов защиты мозга от структурных повреждений — начинается на догоспитальном этапе (может иметь некоторые особенности при различных подтипах ОНМК).
- мероприятия, направленные на уменьшение отека головного мозга
- мероприятия по профилактике и лечению осложнений
- симптоматическая терапия, в том числе противосудорожная, психотропная (при психомоторном возбуждении), миорелаксанты, анальгетики и др.
Специфическая терапия
Согласно методическим рекомендациям министерства здравоохранения Российской Федерации за 2000 год, стратегия лечения больных основана на ранней диагностике патогенетического подтипа инсульта. Основные принципы патогенетического лечения включают:
- восстановление кровообращения в зоне ишемии (рециркуляция, реперфузия)
- поддержание метаболизма ткани мозга, её защиту от структурных повреждений (нейропротекция).
Основные методы рециркуляции:
- восстановление и поддержание системной гемодинамики
- медикаментозный тромболизис
- гемангиокоррекция (нормализация реологических свойств крови и функциональных возможностей сосудистой стенки)
- хирургические методы рециркуляции: наложение экстраинтракраниального микроанастомоза, тромбэктомия, реконструктивные операции на артериях.
Основные методы нейропротекции:
- восстановление и поддержание гомеостаза нервной ткани
- медикаментозная защита мозга
- немедикаментозные методы (гипербарическая оксигенация, церебральная гипотермия).
Восстановление кровообращения и поддержание метаболизма ткани мозга требуют проведение лечебных мероприятий, направленных на борьбу с отёком мозга. Противоотечная терапия при ишемических инсультах включает:
- назначение осмотических диуретиков
- гипервентиляцию
- нейропротекторы и поддержание гомеостаза нервной ткани оказывают противоотёчное действие
Тромболитическая терапия
При поступлении больного в сроки до 6 часов с момента заболевания и подтверждения ишемического характера инсульта возможно применение тромболитической терапии с целью лизиса тромба или эмбола и восстановления кровотока в ишемизированной ткани мозга. Предполагается, что она наиболее целесообразна при острой закупорке средней мозговой или базилярной артерии, кардиоэмболическом типе инсульта:250. С 1995 по 2000 год было проведено 10 рандомизированных и плацебо-контролируемых исследований по применению тромболитической терапии при ишемическом инсульте.
Согласно проведённым исследованиям целесообразно и оправдано применение тканевого активатора плазминогена (в дозе 0,9 мг/кг, максимум 90 мг; 10 % вводится внутривенно струйно в течение 1 минуты, а 90 % — внутривенно капельно в течение часа) в первые 3 часа после появления первых симптомов заболевания и нецелесообразна при более длительном анамнезе. После 3 и до 6 часов от появления симптомов инсульта показан только интраартериальный (селективный) тромболизис тканевым активатором плазминогена. Применение стрептокиназы не рекомендуется в связи с недопустимым риском кровоизлияний и смерти.
Противопоказания к данному виду терапии включают:250:
- наличие в анамнезе внутричерепного кровоизлияния, геморрагического диатеза, а также недавнего (до 3 нед.) кровотечения из желудочно-кишечного тракта или мочевыводящих путей
- возраст старше 80 лет
- лёгкая степень или значительный регресс неврологических нарушений перед началом тромболизиса, а также тяжёлый инсульт
- артериальное давление выше 185/110 мм рт. ст.
- нарушение сознания до степени оглушённости и комы
- нарушения свёртывания крови
- недавнее хирургическое вмешательство
Антикоагулянты и антиаггреганты
Применение антикоагулянтов в лечении ишемического инсульта противоречиво. В некоторых источниках:250-251 они рекомендуются с целью предупреждения дальнейшего тромбообразования и повторной эмболии. Однако проведённые на основе принципов доказательной медицины исследования показали нецелесообразность антикоагулянтов в первые 2 суток инсульта. Положительные эффекты гепарина и других подобных препаратов нивелируется повышением риска кровоизлияний и других осложнений (уровень доказательности А).
Необходимость применения антиагрегантов подтверждается данными доказательной медицины. С их помощью уменьшается тромбообразование и риск эмболии церебральных сосудов. Применяются ацетилсалициловая кислота по 75—300 мг/сут или клопидогрель по 75 мг/сут.
Ноотропы
В лечении ишемического инсульта используются нейропротекторные препараты, предназначенные для уменьшения поражения мозга и обратного развития возникших в нём изменений. На данный момент их эффективность дискутабельна. Проведённые исследования не дали статистически достоверных результатов об уменьшении или увеличении смертности при применении ноотропов. Окончательно проблема о целесообразности их применения не решена.
Ноотропы начинают назначать в первые часы инсульта (в период «терапевтического окна»). Церебролизин рекомендуют в больших дозах (20—50 мл/сут), вводимых 1 или 2 раза на 100—200 мл изотонического раствора хлорида натрия внутривенно капельно (в течение 60—90 мин) на протяжении 10—15 дней. Пирацетам используют в дозе 4—12 г/сут:251.
Антагонисты кальция
Применение вазоактивных препаратов направлено на увеличение кровоснабжения в ишемизированной ткани, хотя их эффективность сомнительна. При этом нельзя исключить развитие феномена «внутримозгового обкрадывания», проявляющегося уменьшением кровотока в зоне ишемии за счёт усиления кровотока в здоровых тканях. Целесообразность применения оправдывается их возможным нейропротекторным действием. Комбинация двух или нескольких вазоактивных препаратов не рекомендуется. Нимодипин (нимотоп) вводят в дозе 4—10 мг внутривенно капельно 2 раза в сутки в течение 7—10 дней, после этого (или с начала лечения) назначают внутрь по 30—60 мг 3—4 раза в сутки. Рекомендуется использование и других антагонистов ионов кальция:251.
Статистически достоверная информация об эффективности использования данных препаратов при ишемическом инсульте отсутствует.
Гемодилюция и улучшение реологических свойств крови
С целью гемодилюции могут быть использованы реополиглюкин или другие инфузионные растворы по 200—400 мл внутривенно капельно 1—2 раза в день в течение 5—7 дней. Для улучшения реологических свойств крови применяют пентоксифиллин по 200 мг внутривенно капельно 2 раза в сутки в течение 5—7 дней, а затем (или с начала лечения) внутрь по 100—200 мг 3—4 раза в сутки. Эффективность этой терапии дискутабельна:252.
Согласно данным кохрейновского сообщества статистически достоверные данные об эффективности этих видов лечения отсутствуют.
Гипербарическая оксигенация
Гипербарическая оксигенация является методом лечения, при котором больной в специальной камере дышит чистым кислородом. Предполагается, что при этом происходит насыщение крови кислородом и увеличение его поступления в ишемизированную ткань мозга. По данным кокрейновского сотрудничества на 2010 год было проведено всего лишь 6 рандомизированных исследований 283 пациентов. Полученных данных недостаточно, для статистически достоверного вывода о том, повышает ли выживаемость данный метод лечения у больных с ишемическим инсультом. При этом отмечено незначительное улучшение качества жизни у больных, которым проводилась гипербарическая оксигенация.
Прогноз
Определяется локализацией и объёмом инфаркта, выраженностью отёка мозга, а также наличием сопутствующих заболеваний и/или развитием осложнений в течение инсульта (пневмония, пролежни, уросепсис и др.). В первые 30 дней умирает около 15—25 % больных. Смертность выше при атеротромботическом и кардиоэмболическом инсультах и составляет только 2 % при лакунарном.
Тяжесть и прогрессирование инсульта часто оценивают, используя стандартизированные измерители, например, шкалу инсульта Национального Института Здоровья (NIH).
Причина смерти в половине случаев — отёк мозга и вызванная им дислокация структур мозга, в остальных случаях — пневмония, сердечные заболевания, эмболия легочной артерии, почечная недостаточность или септицемия. Значительная часть (40 %) летальных исходов возникает в первые 2 сут заболевания и связана с обширными размерами инфаркта и отёком мозга.
Из оставшихся в живых около 60—70 % больных имеют инвалидизирующие неврологические расстройства к концу месяца. Через 6 мес после инсульта инвалидизирующие неврологические расстройства остаются у 40 % выживших больных, к концу года — у 30 %. Чем более значителен неврологический дефицит к концу 1-го месяца заболевания, тем менее вероятно полное восстановление.
Восстановление двигательных функций наиболее существенно в первые 3 месяца после инсульта, при этом функция ноги часто восстанавливается лучше, чем функция руки. Полное отсутствие движений руки к концу 1-го месяца заболевания — плохой прогностический признак. Спустя год после инсульта дальнейшее восстановление неврологических функций маловероятно. У больных с лакунарным инсультом отмечается лучшее восстановление, чем при других типах ишемического инсульта:252-253.
Выживаемость больных после перенесённого ишемического инсульта составляет примерно 60—70 % к концу 1-го года заболевания, 50 % — через 5 лет после инсульта, 25 % — через 10 лет. К плохим прогностическим признакам выживаемости в первые 5 лет после инсульта относят пожилой возраст больного, перенесённый инфаркт миокарда, мерцательную аритмию, предшествующую инсульту застойную сердечную недостаточность. Повторный ишемический инсульт возникает примерно у 30 % больных в период 5 лет после первого инсульта:253.
Влияние последствий ишемического инсульта у исторических личностей на историю
Разрушительные последствия ишемического инсульта влияли на ход мировой истории. Лидеры государств подвергаются болезням так же, как и простые люди. Джеймс Тул (англ. James F. Toole) в своей книге о цереброваскулярных заболеваниях писал:
В феврале 1945 года перед окончанием Второй мировой войны Франклин Делано Рузвельт, Уинстон Черчилль и Иосиф Сталин собрались в Ялте для заключения договора о послевоенном делении мира. Болезненные эффекты этого договора остались до сегодняшнего дня и в той или иной степени сыграли роль в конфликтах в Корее, Вьетнаме, Чехословакии и Польше. В то же время лидеры великих держав, собравшиеся в Ялте, страдали цереброваскулярными заболеваниями. Так, Рузвельт умер спустя 3 месяца от массивного кровоизлияния в мозг. И.Сталин позже умер от той же причины. У Черчилля была серия малых инсультов, которые позже привели его к деменции.
Рузвельт, видимо, перенес несколько цереброваскулярных эпизодов во время своего второго срока на посту президента. На Ялтинской конференции в 1945 году его состояние было тяжёлым. Лорд Моран, врач Черчилля, так описывает Рузвельта:
У него была пелерина или шаль, покрывающая плечи, что делало его похожим на птицу сорокопут. Он сидел, глядя прямо вперед с открытым ртом как если бы у него там что-то было. Каждый испытывал шок от его вида и кажется соглашался с тем, что Президент идет к физической дряхлости. Не только его физическое разрушение давало это впечатление. Он очень мало участвовал в дискуссиях. Когда в прошлом он иногда был недостаточно осведомлен об объекте дискуссии, его выручала необыкновенная проницательность. Сейчас говорят, что его проницательность ушла и никогда не вернется.
Вудро Вильсон, 28-й президент США, занимавший свой пост во время Первой мировой войны, перенёс инсульт в 1919 году. Вследствие инсульта у него парализовало всю левую сторону тела и он ослеп на один глаз. Вильсон стал нетрудоспособным до конца президентского срока. Он практически не руководил своим кабинетом, посредником между правительством и президентом была миссис Вильсон, которая, в конце концов, стала заниматься перемещениями в американской администрации. В это критическое время завершалось создание Лиги Наций. Вильсон как активный поборник её создания был неспособен вследствие болезни убедить конгресс США в важности вступления в предшественницу ООН. В результате США так и не вступили в Лигу Наций.
Из пятнадцати президентов США с 1900 года от Теодора Рузвельта до Рональда Рейгана тринадцать умерли от инсульта или болезни коронарных артерий, исключая Герберта Гувера и убитого в Далласе Джона Кеннеди.
Хотя неизвестен ряд деталей смерти Владимира Ленина, наиболее общее мнение состоит в том, что она произошла от инсульта.